Yhä suuremmat kustannuspaineet ja työvoimapula koettelevat sosiaali- ja terveysjärjestelmäämme lähivuosina. Palveluiden karsiminen kustannusten leikkaamiseksi ei ratkaise ongelmia. Tarvitsemme konkreettisia toimenpiteitä tiedon nykyistä parempaan hyödyntämiseen hoitoprosessien ja tukipalveluiden tehostamiseksi.
Suomessa voitaisiin saavuttaa lähes kahden miljardin euron vuosittaiset säästöt toimintatapojen muutoksella, mutta onnistuminen vaatii laajaa sitoutumista uusien tietomallien käyttöönottoon ja vanhojen päätösten kriittistä tarkastelua. Tietomallit tukevat laajan tietopohjan rakentamista ja sote-palveluiden nykyistä tehokkaampaa toteutusta, mutta edellyttävät ajattelutapojen, lainsäädännön ja toimintamallien muutosta.
Esipuhe
Datasta voimaa sote-järjestelmään-työpaperimme herätti laajaa kiinnostusta ja siihen kirjattujen seitsemän suosituksen pohjalta käytiin asiantuntijapiireissä kansallisesti merkittävää keskustelua keväällä 2023.
Kesällä 2023 laaditussa pääministeri Petteri Orpon hallitusohjelmassa sote-datan ja tekoälyn hyödyntäminen on vahvasti mukana. Hallitus pyrkii poistamaan datan käytön esteitä ja vahvistamaan yksilön oikeutta omien tietojensa hallintaan. Tekoälyn käyttö ennaltaehkäisyssä sekä palvelu- ja hoitotoiminnassa mahdollistetaan myös tarvittavilla lakimuutoksilla.
Hyvät hallitusohjelmakirjaukset eivät väistämättä johda tavoiteltuihin lopputuloksiin. Pääministeri Juha Sipilän hallitusohjelmassa todettiin vuonna 2015: ”Sosiaali- ja terveydenhuollossa painopiste on ennaltaehkäisyssä, hoitoketjut ovat sujuvia, henkilöstö voi hyvin ja tietojärjestelmät toimivat.” Pääministeri Antti Rinteen hallitusohjelmassa todettiin vuonna 2019: ”Edistetään sote-datan joustavaa ja laajamittaista hyödyntämistä.”
Sosiaali- ja terveydenhuollon asiakas- ja potilastietojärjestelmien heikko käytettävyys hidastaa ammattilaisten päivittäistä työtä ja sote-datan hyödyntäminen törmää organisaatiorajoihin. Tietomallien ja modulaaristen potilastietojärjestelmien käyttöönotto, ovat keskeinen osa parempaa sote-datan liikkuvuutta ja hyödyntämistä. Niiden avulla voidaan kehittää parempia sote-palveluita.
Viime hallituskaudella saatiin aikaan historiallinen uudistus, kun kuntapohjaisista sote-palveluista siirryttiin hyvinvointialueisiin. Sote-datan osalta merkittäviä uudistuksia ei ole tehty, ja nojaamme edelleen kansalliseen tietoarkkitehtuuriin, joka suunniteltiin 2000-luvun alussa. Muutamissa käyttötapauksissa kuten sähköisissä resepteissä nykyinen toimintamalli on erinomainen, mutta mikäli haluamme kansakuntana mennä sote-datan hyödyntämisessä eteenpäin, tarvitsemme muutosta.
Tässä julkaisussa syvennytään edellä mainitun työpaperimme yhteen suositukseen: yksilökeskeiset, kansainväliset tietomallit tulee ottaa käyttöön. Julkaisu tulisikin lukea yhdessä muiden suositusten kanssa, koska ne muodostavat yhtenäisen kokonaisuuden. Esittelemme openEHR- ja OMOP-tietomallit sekä niiden käytöstä saatavat höydyt ja toiminnan muutoksista syntyvät merkittävät säästömahdollisuudet.
Muutosta ei synny helposti eikä maksutta. Esittämämme uudistus vaatii rohkeita kansallisia päätöksiä ja nykyisen suunnan muuttamista sekä suunniteltujen investointien kohdentamista uudelleen merkittävällä tavalla. Olemme strategisen valinnan edessä.
Toivomme tämän julkaisun herättävän keskustelua sote-datan nykyistä paremmasta hyödyntämisestä, sen mahdollisuuksista ja edellytyksistä. Kiitämme selvityksen tekijää, entistä HUS:n tietohallintojohtajaa ja Sitrassa aiemmin toiminutta Antti Larsiota sekä kaikkia selvitykseen haastateltuja ja sitä kommentoineita asiantuntijoita.
Suositukset ovat kirjoittajan ja Sitran, eivätkä ne välttämättä heijasta selvitykseen haastateltujen tai sitä kommentoineiden asiantuntijoiden näkemyksiä.
18.3.2024
Markus Kalliola
projektijohtaja, Hyvinvointiratkaisut, Sitra
Tiivistelmä
Kasvavat kustannukset ja työvoimapula haastavat sosiaali- ja terveysjärjestelmäämme. Julkisessa keskustelussa keskitytään enimmäkseen rahoituksen ja resurssien riittävyyteen, mutta palveluiden saatavuuden, laadun, kustannusvaikuttavuuden, työnjaon ja johtajuuden kehittämiseen liittyviä ratkaisuja ei juurikaan tarjota. Keinoja tilanteen parantamiseksi on kuitenkin olemassa.
Tiedon nykyistä parempi hyödyntäminen ja toiminnan tehostaminen datan avulla tarjoavat merkittävän ratkaisun sote-palvelujärjestelmän ongelmiin. Nykyisin tieto on hajautunut satoihin järjestelmiin hyvinvointialueilla, eivätkä tiedot ole yhtenäisten tietomallien mukaisissa tietovarastoissa.
Yhtenäisten tietomallien käyttöönotto mahdollistaa kattavan tietopohjan, jonka avulla voidaan luoda nykyistä sujuvampia hoitopolkuja sosiaali- ja terveydenhuollon asiakkaille, tehostaa ja automatisoida tukipalveluprosesseja sekä mahdollistaa eri toimijoilta ja jopa eri maista tulevien potilastietojen vertailun. Tietomallit toimivat järjestelmien taustalla ja niissä kuvataan käytettävissä oleva tieto sekä tietojen väliset suhteet, esimerkiksi eri erikoisalojen hoitopolut liitettynä toisiinsa.
Kattava tietopohja mahdollistaa toiminnan muutoksen, josta syntyvät merkittävät hyödyt ja säästömahdollisuudet. Suomessa voitaisiin saavuttaa huomattavia säästöjä – lähes 2 miljardia euroa vuodessa – verrattuna ennakoituun kustannusten kasvuun tehostamalla erityisesti niiden terveydenhuollon asiakkaiden hoitoa ja palveluiden sujuvuutta, jotka aiheuttavat 80 prosenttia palvelujen käytön kustannuksista. Näitä asiakkaita on 10 prosenttia, ja heidän käyttämiensä sote-palvelujen kustannukset ovat lähes 20 miljardia euroa.
Muutos edellyttää kuitenkin kansallisia päätöksiä ja 3–5 vuoden ajanjaksoa toimintatapojen ja tietojärjestelmien uudistamiseen. Tarvittavat investoinnit voidaan pääosin saada kohdentamalla nykyistä rahoitusta uudella tavalla.
Noin neljännes eli miljardi euroa kansallisista hyvinvointialueiden tietotekniikka kustannuksista tulisi suunnata tietomallien käyttöönottoon seuraavan viiden vuoden aikana. Asiakas- ja potilastietojärjestelmien yhdistämisen kertaluonteisista kuluista voitaisiin säästää vajaa kolmasosa eli miljardi euroa. Nämä rahat voitaisiin kohdentaa tietomallityöhön.
Tietomallien käyttöönotto viidellä yhteistyöalueella ja toiminnan tehostaminen edellyttävät vahvaa sitoutumista datan yhdenmukaistamiseen, valtion ylimmän johdon tukea sekä hyvinvointialueiden aktiivista osallistumista. Kansallisella ohjauksella varmistetaan, että sisällöt vastaavat koko maan yhtenäisiä vaatimuksia.
Muutos vaatii aiempien päätösten arviointia, uudenlaisen ajattelutavan omaksumista ja ymmärrystä siitä, että vanhat ratkaisut eivät välttämättä sovellu tulevaisuuden tarpeisiin.
Muutoksen keskiössä on openEHR-tietomallin käyttöönotto, joka mahdollistaa sosiaali- ja terveystietojen paremman hyödyntämisen palvelujärjestelmän toiminnan tehostamiseksi sekä asiakas- ja potilastietojen pitkäaikaisen säilyttämisen. OpenEHR mahdollistaa yhteistyöalueiden yhdenmukaisen tietopohjan lisäksi myös uudenlaisen strategisen arkkitehtuurin hyvinvointialueiden potilas- ja asiakastietojärjestelmien hankintaan.
Toinen tarvittava muutos on OMOP-tietomallin käyttöönotto ja sen laaja hyödyntäminen, mikä palvelisi koko sote- sektorin tutkimus- ja innovaatiotoimintaa.
Tietomallien käyttöönottoon liittyy haasteita kuten lainsäädännön muuttaminen, osaajapula ja taloudelliset investointitarpeet. Suurin haaste on kuitenkin ajattelutapamme sekä siihen pohjautuvat ratkaisumme ja toimintamallit.
1. Tietomallit nostavat sote-palvelujärjestelmän tuottavuutta ja hillitsevät kustannuksia
Sosiaali- ja terveydenhuollon keräämän datan nykyistä parempi hyödyntäminen tehostaa hoitoprosesseja, parantaa hoidon laatua ja hillitsee kustannuksia. Hyötyjen saavuttamiseksi on tarpeen ottaa käyttöön uudet tietomallit, jotka tukevat datan syvällistä analysointia sekä hyödyntämistä potilaiden hoidossa, tutkimuksessa ja palvelujärjestelmän ohjauksessa.
Sosiaali- ja terveydenhuollon datan yhdenmukaistaminen ja käyttö prosessien tehostamiseen parantaa hoidon laatua ja vaikuttavuutta, tuottaa taloudellisia säästöjä ja edistää terveysalan kasvua ja kilpailukykyä. Käytännössä hoito saadaan sujuvammaksi ja sen saatavuus paranee, terveysteknologia-alan työpaikkojen määrä nousee sekä työvoiman kohtaanto-ongelma vähenee. Nykyisten ongelmien ratkaiseminen edellyttää yhdenmukaisten openEHR- ja OMOP-tietomallien käyttöönottoa Suomessa.
OpenEHR-tietomalli kuvaa yksityiskohtaisesti terveys- ja hyvinvointitietojen kokonaisuutta. Mallia voidaan laajentaa kattamaan entistä suurempia tietokokonaisuuksia kuten hoitopolkuja ja resursseja. Se sopii myös sosiaalihuollon tarpeisiin. Neljällä hyvinvointialueella tiedot tallennetaan sosiaalihuollossa openEHR-tietomalliin ja neljällä hyvinvointialueella ollaan parhaillaan ottamassa tietomallia käyttöön. Tietomalli perustuu avoimeen lähdekoodiin, jonka kehittämisestä vastaa kansainvälinen voittoa tavoittelematon OpenEHR Foundation.
OpenEHR-tietomalli soveltuu erityisen hyvin monimutkaisten sosiaali- ja terveydenhuollon tietovarastojen yhdenmukaistamiseen ja integroimiseen ja mahdollistaa joustavan ja skaalautuvan datan hallinnan, asiakas- ja potilastietojen pitkäaikaisen säilytyksen sekä helpottaa sosiaali- ja terveydenhuollon ammattilaisten pääsyä tietoihin.
OMOP-tietomallilla (Observational Medical Outcomes Partnership Common Data Model) voidaan seurata ennalta määriteltyjen terveydenhuollon tietojen ajallista kehitystä ja havaita muutoksia sekä arvioida toimenpiteiden vaikutuksia. OMOP-tietomallin kehityksestä vastaa pääasiassa Observational Health Data Sciences and Informatics (OHDSI) -yhteisö.
OMOP-tietomalli soveltuu erityisen hyvin suurten terveysdata-aineistojen analysointiin ja tutkimuskäyttöön ja tarjoaa standardoidun tavan tietojen yhdenmukaistamiseen eri lähteistä, mikä mahdollistaa esimerkiksi laajojen epidemiologisten tutkimusten toteuttamisen ja terveyspalveluiden tehokkuuden arvioinnin.
Tietomallien käyttöönottoa suositeltiin Sitran vuonna 2023 julkaisemassa työpaperissa Datasta voimaa sote-järjestelmään. Suositus sisälsi datavarastojen rakentamisen hyvinvointialueista koostuville viidelle yhteistyöalueelle.
Tässä työpaperissa keskitytään tiedon pitkäaikaiseen tallentamiseen tarkoitettuihin tietomalleihin. Standardit ja mekanismit, joiden pääasiallinen tehtävä on tiedon siirto järjestelmien välillä kuten HL7 FHIR, rajattiin tästä syystä pois. Tiedonsiirtostandardeilla on kuitenkin järjestelmien yhteen toimivuuden ja hoidon jatkuvuuden takaamisessa suuri merkitys ja niiden käyttöä tulisi lisätä.
Kuva 1. Tietomallien ja standardien käyttötarkoitukset.
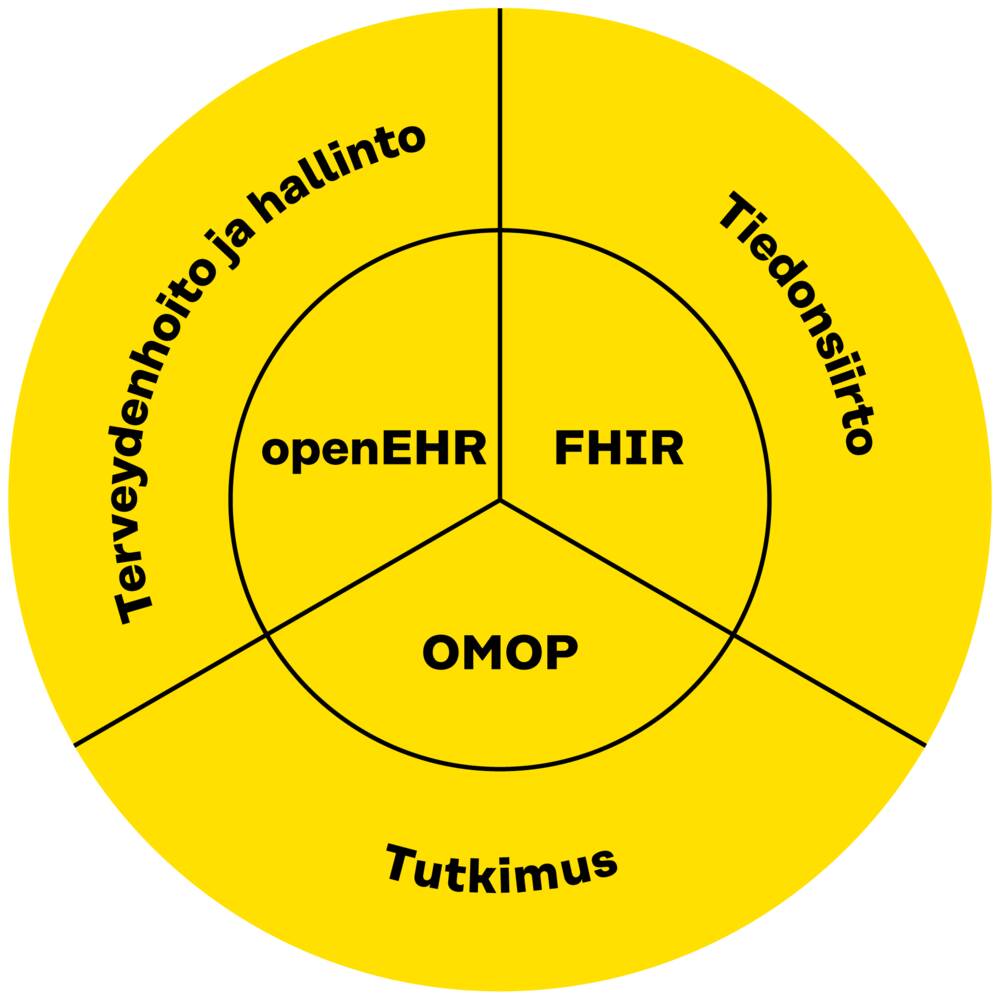
Tietomallien sisältömääritysten, jotka sisältävät datan määritykset ja niiden väliset suhteet, tulee perustua hyvinvointialueiden tarpeisiin, sillä ne ovat keskeisiä toimijoita alueiden toiminnan tehostamisessa ja vaadittavien muutosten operatiivisessa toteuttamisessa. Tietomallien tehokas hyödyntäminen edellyttää kuitenkin vahvaa kansallista ohjausta, koska mallien epäyhtenäiset toteutukset heikentävät merkittävästi niillä saavutettavia hyötyjä.
2. Tietomallien käytön nykytila Suomessa
Useilla hyvinvointialueilla on käynnissä laaja asiakas- ja potilastietojärjestelmien uusiminen, jolla pyritään vähentämään ja yhdenmukaistamaan tietojärjestelmiä. Vaikka tietojen kirjaamisessa ja välittämisessä noudatetaan tarkasti määriteltyjä standardeja, yhteensopivien tietomallien puute vaikeuttaa palveluiden optimointia ja dataan perustuvaa kansainvälistä tutkimustyötä.
Tietojärjestelmien uusimisella pyritään korvaa- maan hajanainen ja monista järjestelmistä koostuva rakenne yhtenäisellä ratkaisulla, jossa eri käyttötarkoituksiin (asiakas-, potilas- ja erikoissairaanhoidon tietojärjestelmät) luodut perusjärjestelmät yhdistetään kuhunkin tarkoitukseen sopivaan yhteen, kahteen tai mahdollisesti kolmeen järjestelmään. Yhdellä hyvinvointialueella voi olla kymmeniä tai jopa satoja tietojärjestelmiä. Esimerkiksi Pirkanmaan hyvinvointialueella on käytössään noin 800 eri tietojärjestelmää.
Nykyisin tietojärjestelmien uudistaminen toteutetaan lähinnä teknisenä uudistamisena, mikä voi huonossa tapauksessa heikentää toiminnan muutosta ja parantamista sekä johtaa käyttäjien kannalta huonosti toimiviin tietojärjestelmiin. Tämä ei ainoastaan estä tehokkuuden kasvua, vaan voi jopa vähentää sitä, mikäli uudet järjestelmät ovat monimutkaisia käyttää eivätkä tue toiminnan muutosta ja sujuvaa tiedonvaihtoa eri toimijoiden välillä.
Yhteiskunnan taloustilanteen kannalta tietojärjestelmätyön ajoitus on hankala, koska uusimistyö vie hoitohenkilökunnan aikaa käyttöönotettavan järjestelmän määrittelytyöhön ja sen jälkeen sen käytön opetteluun. Tämä kaikki on pois hoitotyöstä, ja se näkyy palveluiden käyttäjille yhä pidempinä jonoina ja palveluiden heikkenemisenä.
Asiakas- ja potilastietojärjestelmien hankinnoissa ei ole määritelty niiden sisäisiä tietomalleja, mutta tietojen välittämiseen on vaadittu avoimia ja tiedonsiirtostandardeja noudattavia rajapintoja. Hankinnoissa tuleekin varmistaa, että järjestelmien sisäinen data ja sen määritykset sekä tietomallit ovat asiakkaan käytettävissä ilman eri kustannuksia.
Asiakkaalla tulee olla oikeus käyttää kolmansia osapuolia tietojärjestelmien sisäisen datan ja niitä tukevien tietomallien hyödyntämiseen.
Asiakas- ja potilastietojärjestelmät
Suomessa käytetyt perinteiset asiakas- ja potilastietojärjestelmät ovat usein yhden toimittajan tuottamia integroituja kokonaisuuksia, joissa käyttöliittymä, toiminnallinen logiikka, tietovarasto, tietomalli ja työnkulku ovat samassa ohjelmistossa. Kuvan 2 tietoarkkitehtuurissa olemme kehitysvaiheessa kaksi tai kolme.
OpenEHR voidaan ottaa käyttöön myös asiakas- ja potilastietojärjestelmien ensisijaisen tiedon tallentamisen tietomallina. Se mahdollistaisi modulaarisuuden, jolloin eri toiminnallisuudet, kuten vuodeosaston toiminta ja leikkaussalin ohjaus, voivat olla erillisissä osissa, jotka voidaan hankkia monelta eri toimittajalta. Tukholman alue Ruotsissa on parhaillaan hankkimassa potilastietojärjestelmää, joka hyödyntää modulaarisesti openEHR-tietomallia. Kuvan 2 tietoarkkitehtuurissa modulaarinen malli on kehitysvaiheessa neljä.
Kuva 2. Tietoarkkitehtuurin kehitysvaiheet.
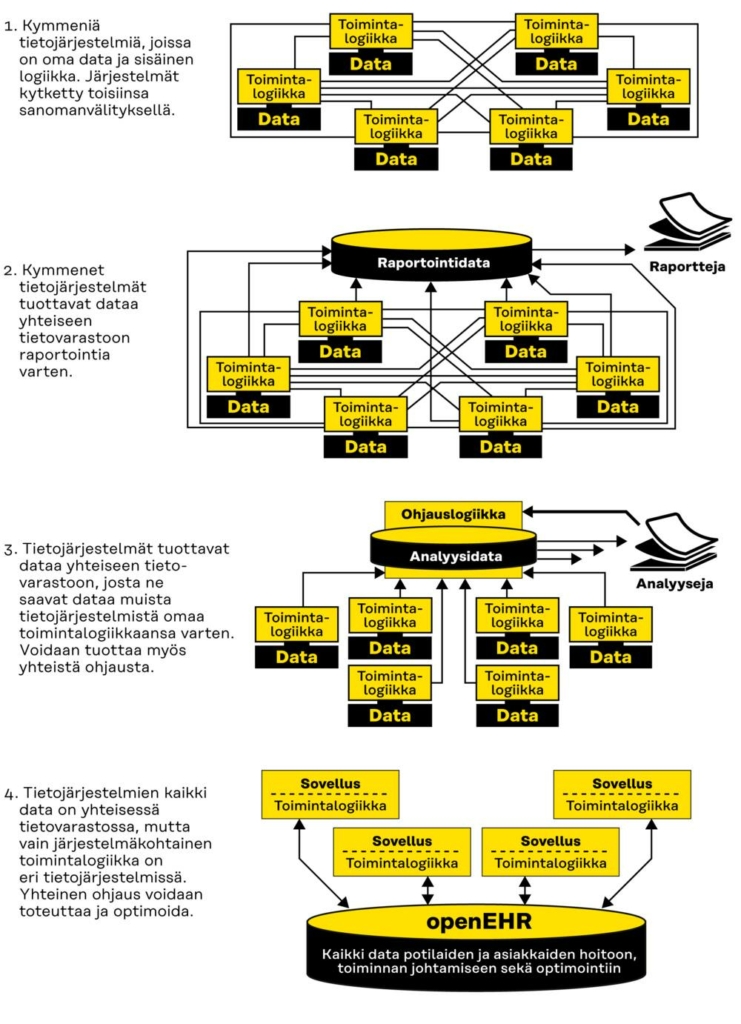
Sosiaali- ja terveydenhuollossa tietojen kerääminen, kirjaaminen ja vastuu potilaan hoidosta ovat tarkkaan säädeltyjä prosesseja, jotka perustuvat lainsäädäntöön, ammattieettisiin ohjeisiin sekä kansallisiin ja kansainvälisiin suosituksiin ja standardeihin. Tiedot kirjataan kunkin organisaation käytössä oleviin asiakas- ja potilastietojärjestelmiin.
Asiakkaan ja potilaan käyntien ja hoitojaksojen jälkeen tiedoista lähetetään palvelutapahtumakohtainen sähköisesti allekirjoitettu asiakirja kansallisiin tietojärjestelmäpalveluihin (Kanta-palvelut). Tieto on joko vapaana tekstinä tai rakenteellisessa muodossa ja se noudattaa Terveydenhuollon ja hyvinvointilaitoksen (THL) koodistopalveluiden määrityksiä sekä sovittuja kansallisia luokituksia ja sanastoja.
Kanta-palveluita on kehitetty jo toistakymmentä vuotta ja sillä on saatu aikaan merkittäviä palveluja, kuten reseptien välitys sekä mahdollisuus omien palvelutapahtumakohtaisten tietojen katseluun. Usein myös hoitoammattilaiselle riittää edellisen palvelutapahtuman katselu potilaan tai asiakkaan hoidon yhteydessä. Kanta-palveluita ei kuitenkaan ole suunniteltu moni- tai laaja-alaisesti palveluja tarvitsevien asiakkaiden ja potilaiden operatiiviseen hoidon tarpeisiin tai hoitopolkujen monitavoiteoptimointiin, joihin tässä selvityksessä esitetyt tietomallit tuovat ratkaisuja.
Erityisesti yliopistosairaalat ovat rakentaneet viime vuosina pääasiassa asiakas- ja potilasjärjestelmistä koottuja tietoaltaita ja -varastoja, ja niihin on liitetty myös kustannus- ja resurssitietoja. Perinteisessä ja nykyisin pääasiassa käytetyssä tietoallasratkaisussa tiedot siirretään raakadatana perusjärjestelmistä. Tämän jälkeen data pseudonymisoidaan irrottamalla siitä tunnistetieto. Lopuksi datasta muodostetaan erillinen tietovarasto.
Tietoaltaiden ja -varastojen luomisessa ja hyödyntämisessä on usein puutteita datan alkuperäisen merkityksen säilymisessä. Myös tiedon siirtovaiheissa on viiveitä ja ne vaativat manuaalista työtä tiedon eheyden varmistamiseksi. Osin tästä syystä ollaankin ottamassa vaiheittain käyttöön uutta teknologiaa laatu- ja suorituskykyongelmien korjaamiseksi. Hyvänä kehitysaskeleena on usealla alueella nähty siirtymistä niin sanottuun Lakehouse-teknologiaan.
OMOP-tietomallin avulla terveydenhuollon tietoja voidaan standardoida ja yhdenmukaistaa eri lähteistä, mikä tehostaa tutkimusprojekteja vähentämällä tietojen esikäsittelyyn kuluvaa aikaa ja helpottamalla analyysien uudelleenkäyttöä.
Vuonna 2020 käynnistetty FinOMOP-yhteistyö kokoaa yhteen yliopistosairaalat sekä sertifioidut yksityissektorin yritykset ja pyrkii laajentamaan OMOP-tietomallin käyttöä Suomessa. Se tarjoaa pohjan väestöpohjaiselle terveystietoverkolle ja edistää luotettavan tutkimusaineiston tuottamista terveydenhuollossa.
OMOP-tietomallin käyttöä on Suomessa muun muassa kokeiltu Sitran rahoittamassa pilottihankkeessa 2023, johon osallistuivat HUS, Pirkanmaan ja Varsinais-Suomen hyvinvointialueet sekä Fimea.
Kansallinen sote-tietoarkkitehtuuri
Sosiaali- ja terveydenhuollon asiakas- ja potilastietojen kansallinen kokonaisarkkitehtuuri kuvaa valtakunnallisia tietojärjestelmäpalveluja ja niiden välisiä tietovirtoja. Se ei kuvaa hyvinvointialueiden tai yhteistyöalueiden sisäisiä tietoteknisiä ratkaisuja, vaan ainoastaan integraatioita kansallisiin palveluihin. Se ei myöskään huomioi hyvinvointialueiden sisäistä toimintaa eikä palveluiden tuottamiseen tarvittavia tietojärjestelmiä tai tietomalleja.
Sosiaali- ja terveydenhuollon digitalisaation ja tiedonhallinnan strategia 2023–2035 asettaa tavoitteeksi semanttisen yhteen toimivuuden, jonka lähtökohtana ovat kansainväliset standardit ja tietomallit. Näitä ehdotetaan tiedon tuottamiseen, siirtämiseen, käsittelyyn ja jakeluun. On vielä epäselvää, miten tiedon pitkäaikainen tallentaminen yhteisillä tietomalleilla hyvinvointialueilla tai yhteistyöalueilla sisältyy tulevaan strategiaan.
Varsinaisiin sote-palveluihin liittyviä järjestelmiä on useita kymmeniä, ja niitä käytetään eri toimintoihin kuten vastaanotto- ja vuodeosastotoimintaan, diagnostisiin palveluihin, lääkehuoltoon, hoitotoimenpiteisiin, sosiaali- ja terveydenhuollon moniammatilliseen tiimityöhön, kuntoutukseen, kotihoitoon, itsepalveluun ja hoitotoiminnan tukipalveluihin. Myös henkilöstöön liittyy useita tietojärjestelmiä ja rekistereitä palkkahallinnosta työvuorosuunnitteluun ja koulutusrekisteriin. Näillä kaikilla on ohjaustehtävä hyvinvointialueilla.
3. Yhtenäiset ja kattavat tietomallit toiminnan tehostamiseen ja sujuvoittamiseen
OpenEHR- ja OMOP-tietomallien käyttöönotto tarjoaa sosiaali- ja terveydenhuollolle keinoja parantaa hoidon laatua, sujuvuutta ja tehokkuutta yhtenäistämällä datan hallintaa. Mallit tukevat moniammatillista yhteistyötä, edistävät sosiaali- ja terveydenhuollon digitalisaatiota, säästävät kustannuksia ja avaavat uusia mahdollisuuksia terveysalan kasvuohjelman toteuttamiseen.
Perinteisesti sosiaali- ja terveydenhuollon tiedot kirjataan ohjeiden ja määritysten mukaisina rakenteina tai vapaana tekstinä palvelutapahtumakohtaisesti.
Tiedon kirjauksessa käytetään erilaisia luokituksia ja sanastoja. Luokitukset ja sanastot kuvaavat lähinnä tehtyjen havaintojen nykytilaa, mutta asioiden ja ilmiöiden syy-seuraussuhteita tai asioiden yhteen kuuluvutta ei pystytä kuvaamaan. Niitä kuitenkin tarvitaan moniammatillisessa työssä, hoitoketjujen suunnittelussa ja seurannassa sekä resurssien optimoinnissa.
OpenEHR-tietomalli
OpenEHR-tietomalli mahdollistaa sosiaali- ja terveydenhuollon datan kuvaamisen yksilön elinkaaren mittaiseksi ja ottaa huomioon myös muut olennaiset tietoaineistot, kuten henkilöstö- ja tilaresurssit, lääkekäytön ja kustannukset sekä elinolosuhteet.
Kattava datapohja tukee yksittäisten hoito- prosessien sujuvuutta ja tuloksellisuutta, hoitokäytäntöjen kehittämistä, palvelujärjestelmän suunnittelua ja optimointia sekä tutkimusta ja innovaatioita. Lisäksi openEHR-tietomalli tukee moniammatillisen hoitotyön suunnittelua ja toteuttamista sekä mahdollistaa eri toimijoiden välisen tiedonvaihdon.
OpenEHR-tietomallin erottaa muista tietomalleista sen kyky kuvata tietoalkioiden välisiä suhteita monipuolisesti. Se mahdollistaa aiheellisten yhteyksien, aikajärjestyksen, syy-seuraussuhteiden, viittausten, hoitosuhteiden, tiedon jakamisen, ristiviittausten sekä konsultointi- ja lausuntopyyntöjen esittämisen.
Tämän ansiosta hoitotapahtumat voidaan yhdistää selkeästi aiheen tai tilanteen mukaan. Lisäksi pystytään havainnollistamaan hoitotoimenpiteiden vaikutuksia potilaisiin, kuvaamaan hoitojaksojen ja hoitomuotojen yhteydet, integroimaan ammattilaisten kirjaukset ja suunnitelmat sekä tehostamaan tiedonvälitystä eri ammattilaisten välillä. Tämä tukee moniammatillista tiimityötä ja parantaa hoidon koordinointia.
Kuva 3. OpenEHR-tietomalli kattaa kaikkien asiakkaiden ja potilaiden yksilöllisen datan.
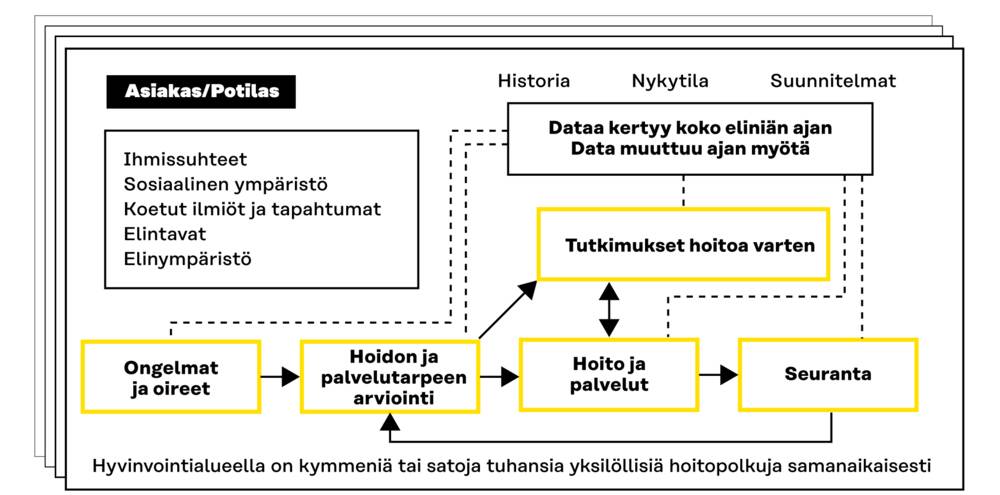
OpenEHR-tietomalli, jonka kliinikot ovat kehittäneet avoimen lähdekoodin työkaluilla, on moniulotteinen ja verkostomainen malli. Se on alun perin suunniteltu terveydenhuollon tarpeisiin, mutta soveltuu erinomaisesti teknisesti myös sosiaalihuollon käyttöön. Malli tukee sosiaali- ja terveydenhuollon datan syvällistä ymmärrystä ja monipuolista hyödyntämistä.
OpenEHR-mallin ainutlaatuisuus perustuu sen kykyyn kuvata monimutkaisia syy-seuraussuhteita ja sairauksien selittäviä tekijöitä. Tämä on tärkeää, kun haluamme ymmärtää asiakkaan/potilaan terveydentilaa, hoidon tarpeita ja hoitovastetta.
Kuva 4. OpenEHR-tietomalli kattaa kaikki tiedot sekä niiden syy-seuraussuhteet ja keskinäiset riippuvuudet palvelutuotannossa.
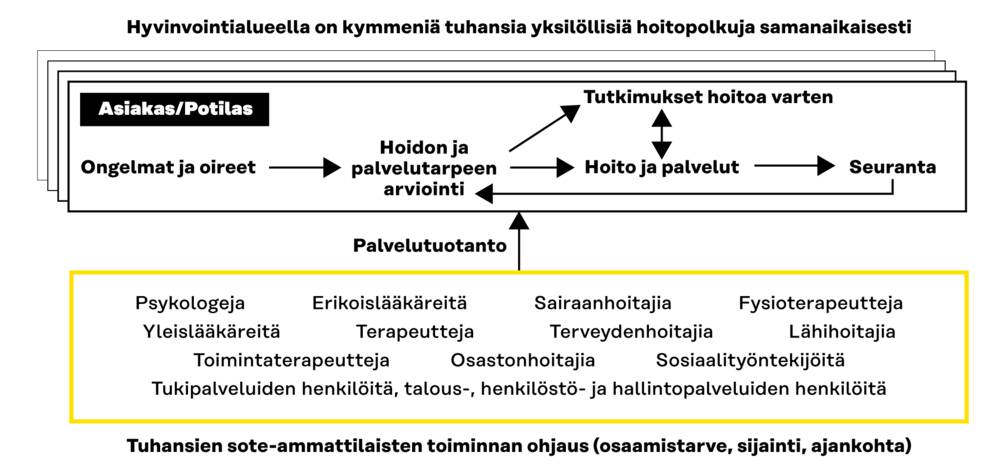
Toiminnan tehostaminen monitavoiteoptimoinnilla ja openEHR-tietomallilla
Monitavoiteoptimointi (multi-objective optimization) on matematiikan ja tietojenkäsittelytieteen ala, joka keskittyy optimaalisten ratkaisujen etsimiseen ongelmiin, joissa on useita, usein keskenään ristiriitaisia ratkaisuja. Kun täydellinen optimointi kaikille tavoitteille samanaikaisesti ei ole mahdollista, monitavoiteoptimoinnin päämääränä on löytää kompromisseja eri tavoitteiden välillä.
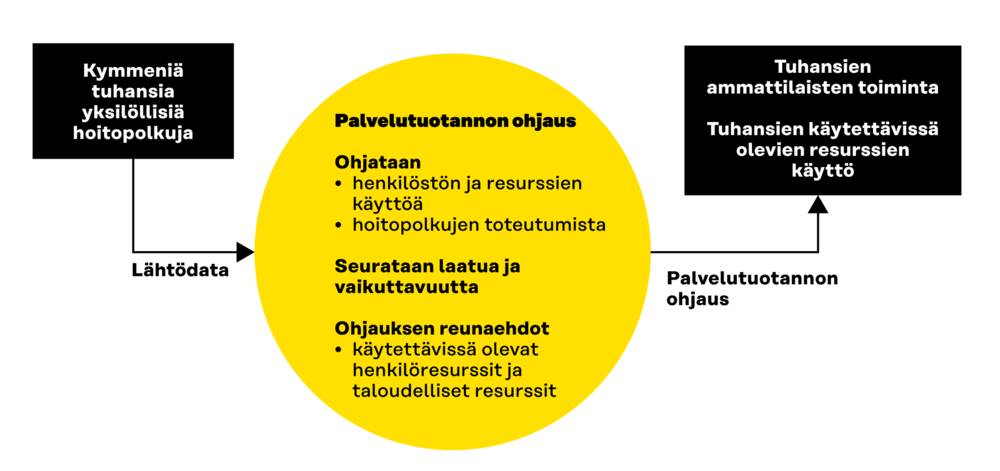
Toimintaa voidaan tehostaa monitavoite- optimoinnilla hyödyntämällä openEHR-tietomallin kattavaa dataa sosiaali- ja terveydenhuollosta. Monitavoiteoptimointi ohjaa hoitotoimenpiteitä käytettävissä olevilla resursseilla samalla kun potilaan hoitosuunnitelma voi muuttua hoitopolun edetessä. Optimoinnissa huomioidaan kaikki palveluja tarvitsevat asiakkaat ja potilaat sekä käytettävissä olevat henkilö- ja tilaresurssit. Päätöskriteereinä ovat laadukas, oikea-aikainen hoito ja kustannusvaikuttavuus.
Monitavoiteoptimoinnilla pyritään yksittäisten potilaiden hoitopolkujen sujuvoittamiseen, viiveettömyyteen sekä mahdollisimman laadukkaaseen hoitotulokseen. Samaan aikaan halutaan optimoida käytössä olevia yhteisiä resursseja, kuten hoitoammattilaiset (osaaminen, käytettävyys, riittävyys, ajankohta ja sijainti), tilat (käytettävyys, sijainti ja varustus), lääkkeet ja tarvikkeet (tarvittava sijainti ja ajankohta) sekä tukipalvelut (mitä palveluja ja ajankohta). Yhteisiä resursseja optimoimalla pidetään niiden aiheuttamat kustannukset mahdollisimman pienenä sekä varmistetaan tarvittavien resurssien riittävyys.
Kuva 5. Toiminnan tehostaminen monitavoiteoptimoinnilla openEHR-tietomallia käyttämällä.
OpenEHR-tietomallin hyödyt yksilön hoidossa – esimerkkinä nuorten mielenterveys
Nuorten mielenterveysongelmien tunnistamisessa ja hoitamisessa tarvitaan tietoa useista eri lähteistä potilaan tilanteen hahmottamiseksi sekä näiden tietojen jakamista eri toimijoiden kesken. Tietomallit tarjoavat tähän sopivia työkaluja ja mahdollistavat tietojen kokonaisvaltaisen keräämisen ja analysoinnin lisäten ymmärrystä mielenterveysongelmien syistä, seurauksista ja hoitovaihtoehdoista.
Esimerkki 14-vuotiaan Markon tapauksesta havainnollistaa openEHR-tietomallin hyödyntämistä erillisten tietojärjestelmien rinnalla yhteisenä tietovarastona. Tapaus on kuvitteellinen ja yksinkertaistettu.
OMOP-tietomalli
OMOP-tietomalli yhtenäistää tapaa, jolla terveydenhuollon dataa kootaan, hallitaan ja analysoidaan tutkimustarkoituksiin. Se yhdenmukaistaa käytettävän datan sekä lähtöaineistossa että eri tutkimusten välillä.
Tietomalliin pohjautuvat tutkimukset seuraavat ja analysoivat sovitun tietojoukon muuttumista eri ajankohtina. Malli pohjautuu kansainvälisiin datastandardeihin ja määrityksiin, mikä tekee tiedoista vertailukelpoisia ja helpottaa niiden käyttöä tutkimusyhteisöjen ja terveydenhuollon organisaatioiden välillä. Tavoitetilassa openEHR-tietomallin mukaisesta tietovarastosta data viedään OMOP-tietomallin mukaiseen tietovarantoon, jonka sisältämää dataa tutkitaan.
OMOP-tietomallilla voidaan toteuttaa muun muassa lääketutkimusta ja tutkia erityisesti lääkkeiden turvallisuutta sekä markkinoille tulon jälkeistä vaikuttavuutta. Tutkimuksissa seurataan potilaiden terveydentilan muutosta ja arvioidaan lääkkeen vaikutusta.
Toinen tyypillinen tutkimusasetelma on tutkia väestöryhmää ja seurata kansantautien kehittymistä näillä ryhmillä sekä arvioida, mitkä voisivat olla selittäviä tekijöitä näiden sairauksien kehittymiseen. Edellisen perusteella voidaan suunnitella ja toteuttaa terveyspoliittisia toimenpiteitä.
Miksi openEHR ja OMOP?
OpenEHR-tietomalli tarjoaa vahvan perustan sosiaali- ja terveydenhuollon tietojen yhdenmukaistamiselle ja joustavalle tietojen hallinnalle sekä mahdollistaa laajan yhteentoimivuuden ja räätälöinnin kliinisiin ja hallinnollisiin tarpeisiin.
Malli standardoi tietorakenteet sekä mahdollistaa tietojen täydentämisen ja eri tietoalkioiden välisen suhteiden määrittelyn, mikä tehostaa tiedon hyödyntämistä ja tukee monipuolista tietojen analysointia ja käsittelyä. Mallin käyttöönotto voi kuitenkin olla hankalaa ja vaatia merkittäviä alkuinvestointeja ja uudenlaista osaamista. Tietomallin ylläpito ja pitkän aikavälin muutostyöt vaativat osaamista ja pitkäjänteisyyttä.
OpenEHR tukee asiakas- ja potilastietojen pitkäaikaista säilyttämistä sekä helpottaa tietojen päivittämistä ja jakamista sote-ammattilaisten kesken, mikä parantaa hoidon jatkuvuutta ja laatua. Tietomalli tukee sote-tiedon mallintamista, mikä tekee siitä tehokkaan välineen hoidon toteuttamisessa ja hoitoon liittyvissä tutkimuksissa. Se mahdollistaa tarkkojen ja vertailukelpoisten tietojen keräämisen ja analysoinnin, edistäen uusien hoitomenetelmien kehittämistä sekä olemassa olevien hoitokäytäntöjen arviointia ja sujuvoittamista.
Kuva 6. OpenEHR-tietomallin vahvuudet, heikkoudet, mahdollisuudet ja uhat.

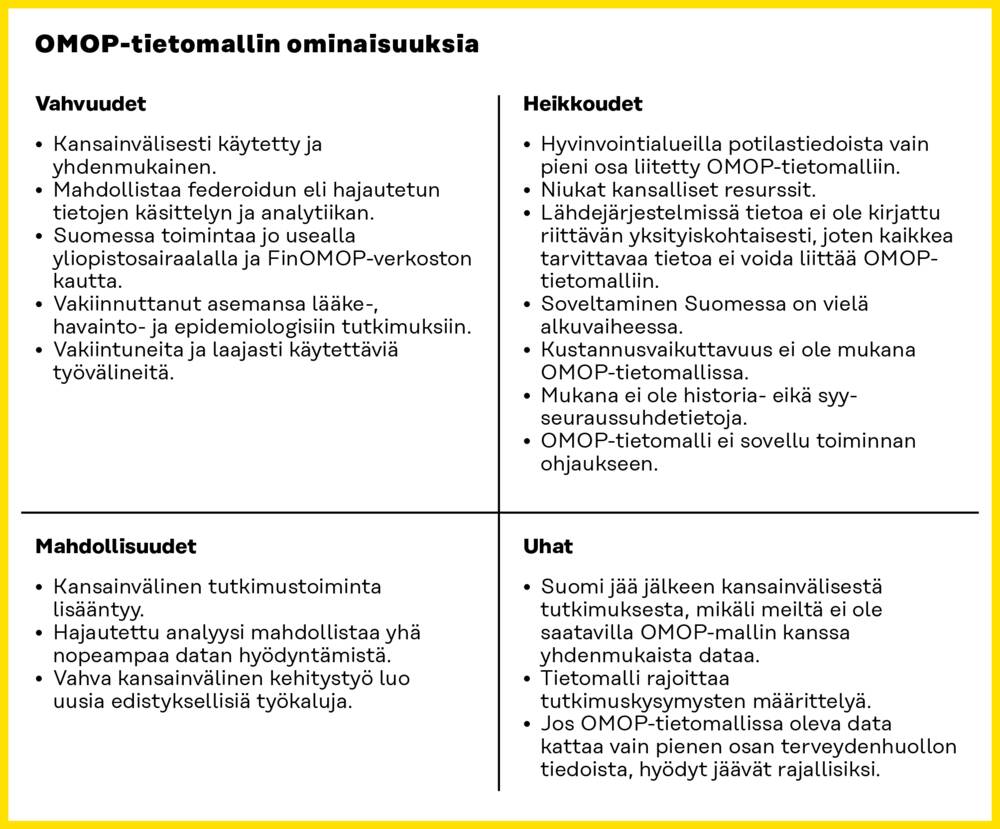
OMOP-tietomalli tukee tutkimusta ja päätöksentekoa sekä mahdollistaa eri lähteistä peräisin olevan tiedon standardoinnin ja integroinnin, mikä tekee siitä erinomaisen työkalun laajojen havaintoaineistojen analysointiin. OMOP-mallin käyttö lisääntyy ja siihen tehdyt investoinnit kasvavat. Suurin osa tutkimuksista tehdään kuitenkin vielä perinteisin menetelmin hakemalla tietoa rekistereistä ja muodostamalla tutkimuskohtaisia tietojoukkoja.
Mallin erityinen vahvuus on kyky yhdenmukaistaa ja analysoida laajoja tietoaineistoja, mitä tarvitaan epidemiologisissa tutkimuksissa ja terveydenhuollon menetelmien arvioinnissa. Hankaluuksia voivat kuitenkin tuottaa datan yksityiskohtaisuuden mahdolliset kompromissit ja syy-seuraussuhdetietojen puuttuminen.
Kuva 7. OMOP-tietomallin vahvuudet, heikkoudet, mahdollisuudet ja uhat.
4. Tietomallien tarjoamat mahdollisuudet, taloudelliset hyödyt ja tarvittava muutosrahoitus
Sote-palvelujen saatavuus on uhattuna ikääntymisen, henkilöstövajeen ja heikon taloustilanteen vuoksi, mutta hyvinvointialueiden toiminnan tehostaminen tietomallien avulla mahdollistaa palveluiden jatkuvuuden ja kustannusten hallinnan.
Suomessa olisi mahdollisuuksia merkittäviin säästöihin ja toiminnan tehostamiseen. Säästöpotentiaali voisi vuositasolla olla lähes 2 miljardia euroa verrattuna ennustettuun kustannusten kasvu-uraan, mutta se vaatii taloudellisia investointeja tietomalleihin ja 3–5 vuotta toiminnan muutokseen.
Sitran vuonna 2023 julkaistussa työpaperissa luetellaan toimenpiteitä, joilla voidaan säästää 770 miljoonaa euroa vuosittain, jos sote-datan liikkuvuutta ja hyödynnettävyyttä tehostetaan seitsemän suosituksen mukaisesti. Suositukset eivät sisältäneet hoito- ja tukipalveluprosessien järkeistämisellä saavutettavia hyötyjä, jotka näkyvät hoidon sujuvuuden ja laadun paranemisena sekä tuovat säästöjä.
Tämän julkaisun laskelmat täydentävät 2023 selvityksen toimenpiteitä ja säästömahdollisuuksia hoito- ja tukipalveluprosessin osalta. Molemmissa selvityksissä esille tuotujen toimien yhteenlaskettu säästöpotentiaali on arviolta 2 miljardia 770 miljoonaa euroa vuosittain.
Tietomallien onnistunut käyttöönotto vaatii hyvinvointialueiden vahvaa sitoutumista muutoksiin ja valtion ylimmän johdon tukea. Lisäksi tarvitaan teknisesti yhtenäinen ja kansallisesti yhdenmukainen tietopohja. Tietopohjan käyttöönottoa tulee ohjata ja valvoa keskitetysti mutta toteuttaa hyvinvointialueista koostuvilla viidellä yhteistyöalueella.
Taloudelliset hyödyt
Tiedon nykyistä parempi hyödyntäminen ja toiminnan tehostaminen datan avulla tarjoavat merkittävän ratkaisun sote-palvelujärjestelmän ongelmiin.
Tietomallien tuomat taloudelliset hyödyt vuositasolla koostuvat monista tekijöistä, joista keskeisimpiä ovat
- hoidon tarpeen väheneminen
- hoitohenkilökunnan työmäärän väheneminen
- henkilötyön korvaaminen soveltuvin osin automatisaatiolla
- sujuvammat prosessit, jotka vähentävät viiveitä.
Valtioneuvoston tutkimus- ja selvitystoimikunnan raportin 21/2020 mukaan noin 10 prosenttia sosiaali- ja terveydenhuollon asiakkaista aiheuttaa 80 prosenttia palvelujen käytön kustannuksista, mikä vastaa lähes 20 miljardia euroa. Tämä asiakasryhmä koostuu monialaisesti palveluja tarvitsevista henkilöistä, joita hoidetaan tällä hetkellä oireiden mukaan useissa eri paikoissa niin sosiaali- kuin terveydenhuollossa. Esimerkiksi samaa henkilöä voidaan palvella terveyskeskuksessa, kotihoidossa, sairaalan eri yksiköissä, työllisyyspalveluissa ja päihdepalveluissa.
Asiakkaan palvelutarpeesta ei ole kokonaiskuvaa eikä hänellä ole kattavaa palvelusuunnitelmaa. Asiakas joutuu käymään lukuisissa paikoissa hoitamassa yksittäisiä asioita. Kaikissa palveluissa tiedot kirjataan eri tavalla ja eri järjestelmiin. Asiakkaan kaikki tiedot eivät ole käytettävissä.
Yhteinen tietomalli tehostaisi tiedon saatavuutta ja näiden asiakkaiden kokonaisvaltaista hoitoa sekä vähentäisi palveluiden käyttöä ja hoidon tarvetta. Kattavan asiakastiedon avulla voidaan useampaa ongelmaa hoitaa yhdellä käynnillä monen käynnin sijaan. Samalla tukitoimintoja kuten siivousta, materiaaleja ja laskutusta tarvittaisiin vähemmän.
Tehostamalla tämän ryhmän hoitoa ja palveluiden sujuvuutta hyvinvointi- ja yhteistyöalueilla esimerkiksi edellä kuvatuilla keinoilla voitaisiin saavuttaa merkittävät säästöt. Tämä vaatii hoito- ja tukiprosessien kehittämistä, tiiviimpää moniammatillista yhteistyötä ja tiedon tehokkaampaa hyödyntämistä. Näiden toimenpiteiden onnistuminen edellyttää yhtenäisen tietomallin käyttöönottoa hyvinvointi- ja yhteistyöalueilla kautta maan.
Esitettyjen toimenpiteiden säästöpotentiaalin suuruusluokka on 1,5 miljardia euroa hoitopolkujen sujuvoittamisesta ja 450 miljoonaa euroa tukipalveluprosessien tehostamisesta. Säästö on 7,7 prosenttia hyvinvointialueiden vuoden 2026 talousarvioista. Laskelmat perustuvat Länsi-Uudenmaan, Keski-Suomen ja Kanta-Hämeen hyvinvointialueiden talousarvioihin 2024, ja ne on skaalattu valtakunnan tasolle. Lisäksi laskelmissa on käytetty THL:n tilastoja.
Tarvittavat toimenpiteet
Yhtenäisten tietomallien käyttöönotto mahdollistaa kattavan datapohjan, jonka avulla voidaan sujuvoittaa sosiaali- ja terveydenhuollon asiakkaiden hoitopolkuja sekä tehostaa ja automatisoida tukipalveluprosesseja. Keskeisinä keinoina ovat
- openEHR-tietomalliin pohjautuva toiminnanohjaus, joka tukee hoitopolkujen toteuttamista
- kattavaan openEHR-tietomalliin nojaava monitavoiteoptimointi
- OMOP-tietomalliin pohjautuva hoitokäytäntöjen arviointi.
Hoitopolkuja voidaan tehostaa esimerkiksi seuraavilla toimenpiteillä:
- Varmistetaan, että asiakas- ja potilastiedot ovat nopeasti terveydenhuollon ammattilaisten saatavilla.
- Mahdollistetaan tiedon välitön jakaminen hoitopaikkojen välillä.
- Otetaan käyttöön yhtenäiset kirjauskäytännöt. Vähennetään manuaalista kirjaamista ja minimoidaan virheet.
- Hyödynnetään kliinisiä päätöksenteon tukijärjestelmiä tietopohjan avulla.
- Tehostetaan hoitopolkujen koordinointia ja sujuvoitetaan potilaan siirtymistä hoito- yksiköiden välillä.
- Tehostetaan moniammatillisen tiimin yhteis- työtä asiakkaan/potilaan hoitosuunnitelman laatimisessa ja hoidossa.
- Vahvistetaan potilaiden ja heidän perheidensä osallistumista hoitoon tarjoamalla pääsy omiin tietoihin.
- Tuetaan potilaan nykyistä nopeampaa paluuta arkeen ja säästetään osastopaikkoja.
- Tunnistetaan ja levitetään vaikuttavimpia hoitokäytänteitä.
- Pyritään tunnistamaan riskiryhmät ja kohdennetaan ennaltaehkäisevät toimenpiteet heihin.
- Kohdennetaan henkilöstön työaikaa nykyistä paremmin potilastyöhön.
- Ennakoidaan hoito- ja resurssitarpeet ja mahdollistetaan yhä joustavampi ja kohdennetumpi resurssien käyttö.
- Tehostetaan terveydenhuollon tutkimusta ja kehitystyötä.
Hoitopolkujen tehostaminen kohdistetaan kaikille toimialueille ja toimintayksiköille:
- sote-keskuksiin
- lasten, nuorten ja perheiden palveluihin
- ikäihmisten palveluihin
- vammaispalveluihin
- julkisen ja yksityisen sektorin, työ- ja opiskelijaterveydenhuollon sekä opetustoimen yhteistoimintaan.
Tukipalveluprosesseja voidaan tehostaa useilla toimenpiteillä:
- Mahdollistetaan tiedon reaaliaikaisuus ja nopea siirto eri palvelujen välillä.
- Tunnistetaan ja korjataan ongelmakohtia tietopohjan mahdollistaman palautteen ja laadunseurannan avulla.
- Minimoidaan resurssien yli- ja alikapasiteetti kohdentamalla resurssit tarpeen mukaan.
- Käytetään resursseja tehokkaammin ja optimoidaan prosesseja, jolloin kokonaiskustannukset laskevat.
- Vähennetään tarpeetonta materiaalikulutusta ja vanhentumisesta ja hävikistä aiheutuvaa hukkaa.
- Parannetaan varastojen kiertonopeutta ennakoimalla hoidon tarvitsemaa kulutusta.
- Vähennetään manuaalista työtä ja toistuvia tehtäviä automatisoimalla prosesseja ja yhtenäistämällä tietoja sekä siirtämällä hoitohenkilökunnan työtä avustavalle henkilöstölle.
- Tunnistetaan tietopohjan avulla automatisoitaviksi sopivat prosessit ja tehtävät.
- Integroidaan tukipalvelut paremmin hoitoprosessiin, mikä vahvistaa moniammatillista yhteistyötä.
- Kehitetään uusia, potilaslähtöisiä tukipalvelumalleja tietopohjan avulla.
- Tehostetaan kaikkia keskitettyjä konserni- ja tukipalveluita.
Hoito- ja tukipalveluprosessien tehostamista ohjataan monitavoiteoptimoinnilla, jossa hyödynnetään tekoälylaskentaa ja kattavaa openEHR-tietomallia.
Hyötyjen saaminen edellyttää lukuisia toimenpiteitä. Jos tarvittavat toimet toteutetaan vain osittain, myös hyödyt jäävät merkittävästi pienemmiksi.
Hyötyjen aikaansaamiseksi tarvittavia toimenpiteitä:
- Poistetaan esteitä, jotta asiakasta koskevat tiedot voivat tukea hänen hoitoaan ja palveluitaan entistä paremmin samalla kunnioittaen hänen itsemääräämisoikeuttaan.
- Johdetaan kansallista yli toimialarajojen ulottuvaa muutosta keskitetysti valtioneuvoston kanslian alaisuudessa ja tehdään päätökset muutoksesta vastaavassa hallintorakenteessa.
- Sitoutetaan hyvinvointialueiden johto tavoitteisiin ja luodaan kannustejärjestelmä koko henkilöstölle tavoitteiden saavuttamiseksi.
- Luodaan openEHR-tietomalliin perustuvat tietovarastot ja tehdään niiden käyttöönotosta velvoittavaa.
- Rakennetaan monitavoiteoptimoinnin tekninen ratkaisu ja potilastietojen siirtomekanismi openEHR-tietokannoista OMOP-tietovarantoihin.
- Nimetään muutosjohtajat kaikille hyvinvointialueille tietomallien käyttöönottoon.
- Nimetään kansalliselle tasolle muutosjohtajat työskentelemään ministeriön ja muiden toimijoiden kanssa sekä kansallinen viestintäyksikkö tukemaan muutosta.
Tietomallien käyttöönoton kustannusarvio
Tietomallien käyttöönottoon liittyvien tehtäväkokonaisuuksien suunnittelu sisältää viiden yhdenmukaisen openEHR-tietovaraston luonnin, yhden kullekin yhteistyöalueelle sekä OMOP-tietomallin käyttöönoton tutkimus- ja innovaatiotarkoituksiin.
Sekä openEHR että OMOP ovat avoimia tietomalleja, joiden käyttö ei vaadi kaupallisia lisenssejä. Rajapinnat tiedon tallentamiseen ja lukemiseen ovat myös avoimia, eikä mallien käyttöönotto suosi tiettyjä teknologioita, tietojärjestelmiä tai järjestelmätoimittajia. Avoimien tietomallien käyttöönotto ei estä nykyisin markkinoilla olevien potilas- tai muiden tietojärjestelmien käyttöä.
Kustannusarvio sisältää keskitetyn organisaation ja alueelliset toimijat, jotka vastaavat datan yhdenmukaistamisesta ja laadun varmistuksesta sekä teknisten ratkaisujen toteuttamisesta ja integraatiosta.
Tietomallipohjaisen arkkitehtuuriin liittyvät kustannukset voidaan jakaa useisiin kokonaisuuksiin:
- Toiminnallinen muutos sisältää kansallisesti yhdenmukaisen toimintamallin suunnittelun ja toteutuksen ja siinä hyödynnetään alueellisia openEHR-tietovarastoja.
- Tekninen ratkaisu ja integraatiot suunnitellaan ja toteutetaan hyvinvointialueiden järjestelmien ja yhteistyöalueille rakennettavien tietovarastojen välille yhdenmukaisena pohjautuen openEHR- ja OMOP-tietomalleihin.
- Muutoshanke sisältää keskitetyn organisaation ja kunkin hyvinvointialueen oman hankeorganisaation datan yhdenmukaistamiseen, laadun varmistamiseen ja teknisten ratkaisujen integroimiseen.
- Jatkuvan toiminnan ja kehittämisen ylläpito sisältää openEHR- ja OMOP-tietovarastojen kustannukset yhteistyöalueilla sekä integraatiot hyvinvointialueiden järjestelmiin.
Hyvinvointialueiden tietotekniikkakustannukset ovat tällä hetkellä arviolta 800–900 miljoonaa euroa vuosittain. Lisäksi asiakas- ja potilastietojärjestelmien yhdistämisestä on arvioitu tulevan 2–3 miljardin euron kertaluonteinen kustannus hyvinvointialueille. Yhdessä ne tekevät 6–8 miljardin euron kustannukset seuraavan viiden vuoden aikana. Laskelmat perustuvat valtiovarainministeriön, valtioneuvoston ja Kuntaliiton tietoihin ja hallituksen esitykseen järjestämislaista sekä kolmen hyvinvointialueen vuoden 2024 talousarvioon.
Yhteisten tietomallien vaatimien toimenpiteiden toteutusaika on 3–5 vuotta, minkä jälkeen voidaan saavuttaa niiden täydet hyödyt ja 2 miljardin euron säästömahdollisuudet vuositasolla. Alustavan arvion mukaan 2 miljardin euron toteutuskustannukset vastaavat yhden vuoden säästöjä tavoitetilassa.
5. Sote-palvelut valinnan edessä: jatketaanko nykyisellä vai uudella suunnitelmalla?
Valtiontalouden ongelmat ja työvoimapula pakottavat säästöihin, mutta tehokkaasti hyödynnetty sote-data tarjoaa keinoja kustannusten hallintaan ja palvelujen parempaan saatavuuteen. Tämä edellyttää kuitenkin, että myös toimintatapoja ollaan valmiita muuttamaan.
Valtiontalouden heikko tilanne ja paheneva työvoimapula pakottavat kulukuriin, joka heikentää kykyä palvelujen tuottamiseen. Tällä keinolla hoidon saatavuus heikkenee. Sosiaali- ja terveysdatan valjastaminen tehokkaaseen käyttöön tarjoaa varteenotettavan vaihtoehdon kustannusten leikkaamiselle, mutta se edellyttää yhdenmukaisen tietopohjan rakentamista.
Laadukas tietopohja on avain, jonka avulla voidaan optimoida hoidon ja palvelujen tarvitsemia resursseja sekä kustannuksia alueellisesti. Näin voidaan turvata asianmukainen hoito ja palvelut sekä riittävät resurssit nykymallia alhaisemmilla kustannuksilla. Tämä edellyttää nykyisen toimintatavan ja ohjauksen perustavanlaatuista muutosta sekä kertainvestointeja.
Alustavan laskelman mukaan noin neljännes 800–900 miljoonan euron vuosittaisista kansallisista tietotekniikkakustannuksista tulisi suunnata tälle uudistustyölle seuraavan viiden vuoden aikana, mikäli lisärahoitusta ei ole käytettävissä. Tämä rahoituksen uudelleen ohjaaminen kattaisi noin miljardi euroa uudistuksen 2 miljardin euron kustannusarviosta.
Toinen kustannusten uudelleen ohjaaminen koskee asiakas- ja potilastietojärjestelmien yhdistämisiä. Hyvinvointialueille on syntymässä 2–3 miljardia kertaluonteisia kustannuksia. Yhdellä hyvinvointialueella saattaa olla useita satoja tietojärjestelmiä, joita integroidaan uusiin potilas- ja asiakastietojärjestelmiin, tavoitteena vähentää järjestelmien määrää. Kolmannes tai korkeintaan puolet näistä kuluista eli noin miljardi euroa tulisi ohjata uudelleen ja suunnata yhteisten tietomallien toteuttamiseen.
Taulukko 1. Nykyisen suunnitelman mukaiset kustannukset ja Sitran esitys rahoituksen uudelleen kohdentamisesta vuosille 2026–2030.
| Nykyisen suunnitelman mukaiset kustannukset vuosille 2026–2030 (euroa) | Sitran esitys vuosille 2026–2030 (euroa) | |
|---|---|---|
| Kansalliset tietotekniikkakustannukset | 4–4,5 miljardia (800–900 miljoonaa vuosittain) | 3–3,5 miljardia |
| Hyvinvointialueiden kertaluonteiset asiakas- ja potilastietojärjestelmien yhdistämistä koskevat kustannukset | 2–3 miljardia | 1–2 miljardia |
| Tietomallien käyttöönoton ja ylläpidon kustannukset | 0 | 2 miljardia |
| Yhteensä | 6–7,5 miljardia | 6–7,5 miljardia |
Nyt käynnissä olevien asiakas- ja potilastietojärjestelmien yhdistämisen välittömät toiminnalliset hyödyt hyvinvointialueille saattavat olla vähäiset, koska ne rajoittuvat tekniseen tietojärjestelmien uudistukseen ja määrän vähentämiseen. Yhdenmukaisen openEHR-tietomallin käyttöönotto tarjoaisi mahdollisuuden tiedon käyttämiseen eri järjestelmien välillä, toiminnallisten muutosten toteuttamisen sekä hoito- ja tukipalveluprosessien kehittämisen. Kertaluontoisista tietojärjestelmien integroinneista voitaisiin näin siirtyä vaiheittaiseen ja hallittuun tietojärjestelmien uusimiseen.
Toimintatapojen muutos toisi vuositasolla lähes 2 miljardin euron säästöpotentiaalin verrattuna valtiovarainministeriön ennustamaan kustannusten kasvu-uraan, mutta se vaatii edellä mainittuja investointeja.
Kuva 8. Kustannusten kasvua voidaan hillitä hoito- ja tukipalvelujen toiminnan- muutoksilla. Valtiovarainministeriön arvion ja Sitran laskelman vertailu.
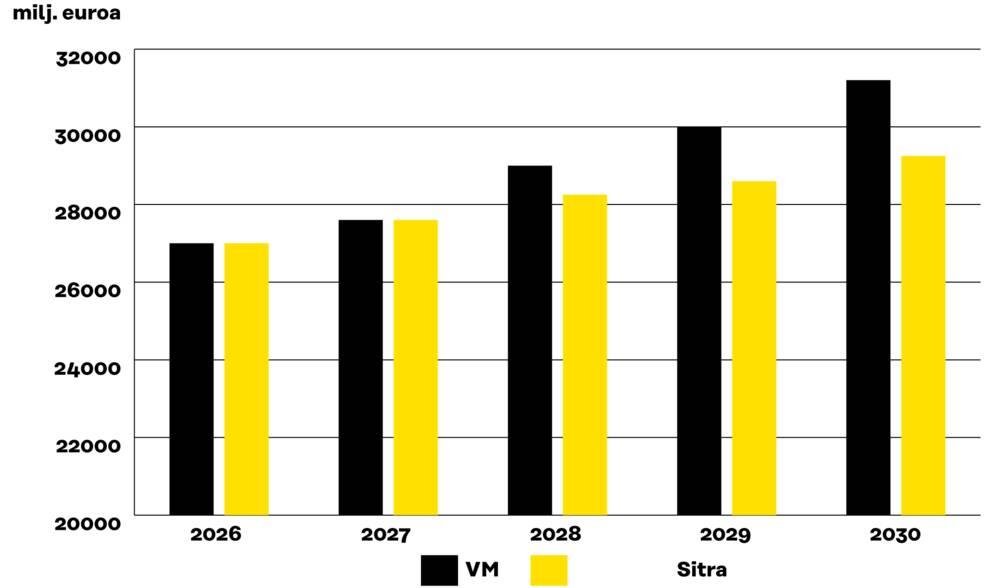
Lähde: Valtiovarainministeriö: Hyvinvointialueiden rahoituksen painelaskelma vuosille 2025–2030 (milj. euroa) (10/2023).
Lopulta kyseessä on kansallinen strateginen valintatilanne, jossa voidaan päätyä jatkamaan nykyisellä investointisuunnitelmalla tai muuttaa suuntaa ja käyttää osa resursseista yhteisten tietomallien kehittämiseen.
Päätös yhteisten tietomallien käytöstä edellyttää rohkeaa johtajuutta, investointien ja kustannusten uudelleen kohdentamista sekä uutta osaamista. Valtioneuvoston vahva rooli on edellytys tavoitteiden saavuttamiseksi. Muutos edellyttää myös sosiaali- ja terveysministeriön, valtiovarainministeriön sekä hyvinvointialueiden ja näiden alaisten laitosten yhteistä tavoitetta ja toteutussuunnitelmaa sekä saumatonta yhteistyötä.
Sanasto
ICD (International Classification of Diseases)
Kansainvälinen sairauksien ja terveysongelmien luokitusjärjestelmä.
Kattava sosiaali- ja terveystiedon tietomalli
Tietomalli, joka tarjoaa potilaiden hoitoon, diagnooseihin, toimenpiteisiin ja tuloksiin liittyvän yksityiskohtaisen rakenteen sekä sisältää kustannus- ja resurssitiedot. Malli yhdistää terveydenhuollon ja sosiaalipalveluiden tiedot, kuten lääkityksen ja laboratoriotulokset, ja yhdistää ne taloudelliseen dataan. Se myös kuvaa tietojen välisiä suhteita ja niiden ajallisia muutoksia, mahdollistaen palveluiden seurannan, suunnittelun ja tehokkuuden arvioinnin sekä päätöksenteon ja resurssien optimoinnin tason nostamisen.
Monitavoiteoptimointi (multi-object optimization)
Matemaattisen ja tietojenkäsittelytieteen optimoinnin alue, joka keskittyy ratkaisujen etsimiseen ongelmiin, joissa on useita, usein keskenään ristiriitaisia tavoitteita. Kun kaikkien tavoitteiden samanaikainen täydellinen optimointi ei ole mahdollista, monitavoiteoptimoinnin keskeinen tavoite on kompromissien etsiminen eri tavoitteiden välillä. Monitavoiteoptimoinnilla pyritään yksittäisten potilaiden hoitopolkujen sujuvoittamiseen, viiveettömyyteen sekä mahdollisimman laadukkaaseen hoitotulokseen. Samaan aikaan pyritään optimoimaan käytössä olevia yhteisiä resursseja, tiloja, lääkkeitä ja tarvikkeita sekä tukipalveluita.
OHDSI (Observational Health Data Sciences and Informatics)
Avoin yhteisö, jonka tavoitteena on edistää terveydenhuollon tiedon tieteellistä käyttöä ja kehittää avoimia standardeja terveydenhuollon tiedonhallinnalle.
OMOP CDM (Observational Medical Outcomes Partnership – Common Data Model)
Yksi tunnetuimmista avoimista terveysdatan tietomalleista, joka tukee lääketieteellisten havaintotutkimusten, kuten lääketutkimusten, toteutusta ja analysointia suurten potilasaineistojen avulla.
openEHR
Avoimella lähdekoodilla toteutettu tietomalli, joka on alun perin kehitetty terveydenhuollon datan sisällön ja niiden välisiin suhteiden kuvaamiseen ja kehittämiseen. Se soveltuu myös sosiaalihuollon tarpeisiin. OpenEHR-yhteisö koostuu eri alojen asiantuntijoista, kuten kliinikoista, tietojärjestelmien kehittäjistä, akateemisista tutkijoista ja terveydenhuollon toimittajista. Sen kehittämisestä vastaa kansainvälinen openEHR-säätiö (The openEHR Foundation).
Pseudonymisointi
Prosessi, jossa tietoja käsitellään niin, että niitä ei voida yhdistää tiettyyn henkilöön ilman lisätietoja. Lisätiedot täytyy säilyttää huolellisesti erillään henkilötiedoista.
Tietoallas (data lake)
Tallennusalusta, joka mahdollistaa suurten datamäärien – rakenteellisen ja rakenteettoman datan – tallentamisen alkuperäisessä muodossaan. Tietoallas ei vaadi datan etukäteisjärjestämistä tai -muokkausta. Tietoallas mahdollistaa monipuolisen datan analysoinnin ja käsittelyn.
Tietovaranto (data mart)
Tietovaraston osa tai alijoukko, joka keskittyy tiettyyn liiketoiminta-alueeseen tai käyttäjäryhmään. Se on suunniteltu vastaamaan tietyn osaston tai ryhmän erityistarpeita ja sisältää vain sille relevanttia tietoa. Tietovarannot ovat pienempiä ja keskittyneempiä kuin koko organisaation kattavat tietovarastot, ja ne tarjoavat nopeamman pääsyn tiettyyn, rajattuun datamäärään.
Tietovarasto (data warehouse)
Keskitetty tietokanta, joka on suunniteltu erityisesti päätöksenteon tukemiseen. Se sisältää yhdistettyä, muunnettua ja usein historiallista dataa eri lähteistä. Tietovarasto on rakenteellisempi kuin tietoallas, ja se mahdollistaa nopeat ja tehokkaat tiedustelut sekä raportoinnin. Tietovarastot ovat suunniteltu erityisesti analytiikkaa ja raportointia varten, ja ne tukevat liiketoiminnan päätöksenteon prosesseja.
Lähteet
Armbrust, M., Ghodsi, A., Xin, R. Zaharia, M. 2020. Lakehouse: A New Generation of Open Platforms that Unify Data Warehousing and Advanced Analytics. Databricks. (haettu 12.2.2024)
Eduskunta. 2020. Hallituksen esitys, HE 241/2020 vp, perusteluosa, kohdat 2.12.3 ICT-toiminnan kustannukset ja 2.16.19.2 Sosiaali- ja terveydenhuollon tietojärjestelmät ja tiedonhallinta. (PDF, haettu 12.2.2024)
Hyvärinen, S., Parviainen, J. 2018. Kuntien tietotekniikkakartoitus 2018. Kuntaliitto. (haettu 15.3.2024)
Kanta-Hämeen hyvinvointialue. 2023. Talousarvio 2024 ja taloussuunnitelma 2024–2026. (PDF, haettu 20.2.2024)
Keski-Suomen hyvinvointialue. 2023. Keski-Suomen hyvinvointialueen talousarvio 2024 ja taloussuunnitelma 2024–2026. (PDF, haettu 20.2.2024)
Kuntaliitto-Akusti. 2016. Sote ICT-menot kunnissa ja kuntayhtymissä 2015–2016, projektin loppuraportti. (PDF, haettu 12.2.2024)
Larsio, A. 2023. Datasta voimaa sote-järjestelmään. Sitra. (haettu 1.2.2024)
Levent Eriskin, Mumtaz Karatas, Yu-Jun Zheng. 2022. A robust multi-objective model for healthcare resource management and location planning during pandemics. National Library of Medicine. (haettu 12.2.2024)
Liukko, E. 2020. Monialaisesti palveluja tarvitsevien tunnistaminen sosiaali- ja terveydenhuollossa. Valtioneuvoston selvitys- ja tutkimustoiminta, Policy Brief 21/2020. (PDF, haettu 12.2.2024)
Lucidi, S., Maurici, M., Paulon, L., Rinaldi, F., Roma, M. 2016. A Simulation-Based Multiobjective Optimization Approach for Health Care Service Management. IEEE. (haettu 1.2.2024)
Lyly, L., Kettunen, E., Salminen, A., Lappalainen, A. 2021. Kuntien digitalisaatiokartoitus 2021, kappale 2.1 Kuntien ja kuntayhtymien tietotekniikan käyttömenot ja investoinnit. Kuntaliitto. (haettu 15.3.2024)
Länsi-Uudenmaan hyvinvointialue. 2023. Länsi-Uudenmaan hyvinvointialueen talousarvio vuodelle 2024 ja taloussuunnitelma vuosille 2024–2026. (PDF, haettu 8.2.2024)
Länsi-Uudenmaan hyvinvointialue. 2024. Länsi-Uudenmaan hyvinvointialueen alueellinen hyvinvointisuunnitelma 2024–2026. (PDF, haettu 23.2.2024)
Pentikäinen, M., Vuokko, R., Siira, T., Hyväri, S. 2023. Sosiaali- ja terveydenhuollon asiakas- ja potilastietojen kansallinen kokonaisarkkitehtuuri (PDF). THL. (haettu 4.2.2024)
OHDSI – Observational Health Data Sciences and Informatics. Standardized Data: The OMOP Common Data Model (CDM). (haettu 1.2.2024)
OpenEHR. (haettu 1.2.2024)
Sosiaali- ja terveysministeriö. 2023. Digitaalisuus sosiaali- ja terveydenhuollon kivijalaksi – Sosiaali- ja terveydenhuollon digitalisaation ja tiedonhallinnan strategia 2023–2035. (PDF, haettu 1.2.2024)
THL. 2020. Terveyskeskuskäyntejä 22,8 miljoonaa ja käyntejä suun terveydenhuollossa 4,9 miljoonaa. (haettu 1.2.2024)
THL. Terveydenhuollon menot ja rahoitus 2020. (haettu 1.2.2024)
Tsafnat G., Dunscombe R., Gabriel D., Grieve G., Reich C. 2024. Converge or Collide? Making Sense of a Plethora of Open Data Standards in Health Care. Journal of Medical Internet Research 2024;26:e55779. (haettu 16.4.2024)
Valtioneuvosto. 2023. Rahoituslaskelmiin on päivitetty lopulliset kunnilta hyvinvointialueille siirtyvät kustannukset sekä vuoden 2024 rahoituslaskelmien perusteena olevat hintaindeksit. (tiedote 10.10.2023, haettu 12.2.2024)
Valtiovarainministeriö. 2023. Hyvinvointialueiden rahoituksen painelaskelma vuosille 2024–2030. (haettu 12.2.2024)
Valtiovarainministeriö. 2023. Hyvinvointialueiden rahoituslaskelmat. (haettu 12.2.2024)
Haastattelut
Aho Niilo, kehittämispäällikkö, HUS
Alaniska Kimmo, johtaja, CGI
Baggström Stefan, data- ja digiliiketoiminnan johtaja, Istekki Oy
Gyllenhammer David, ylilääkäri, HUS
Harjapää Kaisa-Liisa, toimitusjohtaja, Esko Systems Oy
Hujala Tuomas, johtaja, CGI Suomi Oy
Jokinen Jukka, kehittämisjohtaja, THL
Kiviaho Mika, lääketieteellinen johtaja, TietoEvry
Kähkölä Jari, pääarkkitehti, HUS
Laaksonen Maria, kehittämispäällikkö, HUS
Lehtokari Arto, liiketoimintajohtaja, 2M-IT Oy
Liemola Merja, liiketoimintajohtaja, Istekki Oy
Magnusson Jan, yksikönpäällikkö, THL
Mykkänen Juha, johtava asiantuntija, THL
Poromaa Jari, tietohallintojohtaja, Varsinais-Suomen hyvinvointialue
Renko Jari, teknologiajohtaja, Apotti Oy
Siipola Niina, tekoäly- ja dataratkaisujen johtaja, TietoEvry Care
Tolppanen Matias, SNOMED CT -asiantuntija, EMES Pro Oy











